تؤثر آلام الظهر المزمنة، التي تستمر لأكثر من ثلاثة أشهر، على ملايين الأشخاص حول العالم، وتُعدّ من أبرز أسباب الإعاقة. هذه الآلام لا تسبب مجرد انزعاج جسدي، بل تؤثر بعمق على جودة الحياة، الأداء اليومي، وحتى الصحة النفسية. فهم أسبابها المتعددة، تشخيصها الدقيق، وخيارات العلاج المتاحة يُعدّ أمرًا حيويًا لإدارة هذه الحالة المعقدة واستعادة جودة الحياة.
أسباب آلام الظهر المزمنة
تتنوع أسباب آلام الظهر المزمنة وتتداخل، مما يتطلب فهمًا عميقًا للعوامل الميكانيكية، الالتهابية، والعصبية، بالإضافة إلى تأثير نمط الحياة والحالات الطبية الأخرى.
الأسباب الميكانيكية والتشريحية
تُعد المشكلات الميكانيكية والتشريحية من أبرز أسباب آلام الظهر المزمنة، وتشمل:
- إجهاد العضلات والأربطة وتمزقها: تحدث نتيجة حركات مفاجئة أو خاطئة (مثل رفع الأوزان الثقيلة)، أو الإجهاد المستمر، مما يؤدي إلى التهاب وتشنجات مؤلمة.
- مشاكل الأقراص الفقرية (الانزلاق الغضروفي): عندما يبرز القرص أو يتمزق، يضغط على الأعصاب أو الحبل الشوكي، مسببًا ألمًا حادًا ينتشر إلى الساقين أو الأرداف، وقد يصاحبه تنميل أو خدر. يزداد الألم عند الجلوس أو الوقوف لفترات طويلة.
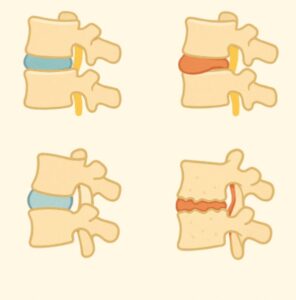
- التهاب وتآكل مفاصل العمود الفقري: مثل التهاب المفاصل التنكسي أو التهاب الفقار اللاصق، يسبب ألمًا وتيبسًا.
- تشوهات العمود الفقري: كالانحناء غير الطبيعي (الجنف) أو انزلاق الفقرات (الانزلاق الفقاري).
- التداخل: المشكلات البسيطة (كالوضعية السيئة) يمكن أن تؤدي إلى إجهاد عضلي يفاقم مشاكل القرص أو المفاصل بسبب التغيرات في الميكانيكا الحيوية.
الأسباب الالتهابية
تُساهم الحالات الالتهابية المزمنة في آلام الظهر:
- التهاب الفقار اللاصق والتهاب المفصل العجزي الحرقفي: أمراض التهابية مزمنة تؤثر على المفاصل في العمود الفقري والحوض، تسبب ألمًا وتيبسًا يزداد مع الراحة ويتحسن مع الحركة.
- الفيبروميالغيا: متلازمة ألم مزمن واسع الانتشار، تنطوي على استجابة غير طبيعية للدماغ لإشارات الألم، مسببة ألمًا في جميع أنحاء الجسم.
- التمييز: الألم الالتهابي يستدعي علاجات تستهدف الالتهاب، بينما الألم الميكانيكي يرتبط بالإجهاد الهيكلي ويتطلب علاجًا طبيعيًا وتعديلات في نمط الحياة.
الأسباب العصبية
تنشأ آلام الظهر العصبية عند تأثر الأعصاب مباشرة:
- عرق النسا وانضغاط الأعصاب: ألم حاد أو حارق ينتشر على طول مسار العصب الوركي (من أسفل الظهر إلى الأرداف والساق)، غالبًا في جانب واحد، وقد يصاحبه وخز، خدر، أو ضعف. يزداد الألم عند الجلوس أو السعال. يتطلب علاجًا متخصصًا.
الحالات الطبية الأخرى
يمكن أن تكون آلام الظهر المزمنة عرضًا لحالات طبية لا ترتبط مباشرة بالعمود الفقري:
- الأمراض المزمنة: مثل مرض السكري، أمراض الكلى، أمراض الكبد، و التهاب القولون التقرحي.
- الأورام والالتهابات: الأورام في العمود الفقري أو التهابات الكلى/الحوض.
- عوامل خاصة بالنساء: بطانة الرحم المهاجرة (خاصة أثناء الدورة الشهرية)، الحمل (ضغط إضافي على العمود الفقري)، والدورة الشهرية.
- الألم المرجعي: يمكن أن يكون الألم مرجعيًا من أعضاء داخلية (الكلى، المرارة) أو جزءًا من حالات جهازية. يتطلب تقييمًا تشخيصيًا شاملًا لاستبعاد الأسباب غير الشوكية.
عوامل نمط الحياة والمخاطر
تلعب عوامل نمط الحياة دورًا محوريًا في تطور آلام الظهر المزمنة وتفاقمها:
- الوزن الزائد والسمنة: تزيد الضغط على الظهر وتفاقم مشاكل القرص.
- قلة النشاط البدني والوضعية الخاطئة: ضعف العضلات الأساسية وقلة المرونة، الجلوس/الوقوف بوضعيات غير صحيحة.
- التدخين: يقلل تدفق الدم للعمود الفقري، يزيد خطر هشاشة العظام ومشاكل القرص، ويسبب السعال.
- الإجهاد والتوتر النفسي: يسبب شدًا عضليًا ويزيد من حدة الألم، ويرتبط بالاكتئاب والقلق.
- العمر والعوامل الوراثية: تزداد آلام الظهر مع التقدم في العمر (تبدأ حوالي 30-40)، وبعض الأفراد يرثون استعدادًا لمشاكل القرص.
- قابلة للتعديل: هذه العوامل هي أهداف أساسية للتدخلات غير الدوائية، مما يعني تحسنًا كبيرًا من خلال تعديلات نمط الحياة.
تشخيص آلام الظهر المزمنة
يتطلب تشخيص آلام الظهر المزمنة نهجًا منهجيًا وشاملًا.
التقييم السريري
يبدأ التشخيص بتقييم سريري دقيق:
- التاريخ المرضي والفحص البدني: الخطوة الأولى. يقوم الطبيب بفحص شامل للظهر وتقييم قدرة المريض على الجلوس، الوقوف، المشي، ورفع الساقين. يسأل عن طبيعة الألم، مدته، العوامل التي تزيد أو تخففه، وتأثيره على الأنشطة اليومية والنوم.
- الأعراض التي تستدعي التدخل الطبي الفوري (“العلامات الحمراء”): ألم شديد ومستمر، ألم مصاحب لضعف أو خدران في الساقين، مشاكل جديدة في التحكم بالبول أو البراز، حمى، فقدان وزن غير مبرر، أو ألم بعد إصابة حديثة.
الفحوصات التصويرية
تُستخدم لتوفير رؤية تفصيلية للهياكل الداخلية للعمود الفقري:
- الأشعة السينية (X-ray): تُظهر تغيرات العظام، مثل التهاب المفاصل أو الكسور، وتشوهات العمود الفقري. لا تكفي لتحديد أمراض الحبل الشوكي أو الأقراص.
- التصوير بالرنين المغناطيسي (MRI) والتصوير المقطعي المحوسب (CT scan): يُنتِج صورًا مفصلة تكشف عن الأقراص المنفتقة، المشكلات العظمية، العضلات، الأعصاب، والأورام.
- تصوير النخاع (Myelogram): يستخدم صبغة تباين لتحديد الحبل الشوكي والأعصاب والأنسجة المحيطة، مفيد لتشخيص الأقراص المنفتقة وتضيق القناة الشوكية.
ملاحظة: الفحوصات التصويرية هي أداة تأكيدية، وتُستخدم غالبًا بعد التقييم السريري، ويجب أن تكون موجهة بالاشتباه السريري.
الاختبارات المعملية والعصبية
تُستخدم لتحديد آليات الألم الدقيقة:
- تحاليل الدم: تساعد في تحديد ما إذا كان سبب الألم عدوى أو حالة التهابية.
- تخطيط كهربية العضل (EMG) ودراسات توصيل الأعصاب: تقيس النبضات الكهربائية للأعصاب والعضلات، تؤكد وجود ضغط أو تلف في الأعصاب.
ملاحظة: هذه الفحوصات متخصصة وتُطلب عندما يشير الاشتباه السريري إلى آلية مرضية معينة.
ملخص طرق التشخيص لآلام الظهر المزمنة
| طريقة التشخيص | الوصف | الفائدة الرئيسية | ملاحظات هامة |
| التقييم السريري | التاريخ المرضي والفحص البدني. | تحديد مصدر الألم، تأثيره، وتحديد الأعراض الخطيرة. | خطوة أولى وأساسية توجه الفحوصات اللاحقة. |
| الأشعة السينية (X-ray) | صور للعظام في العمود الفقري. | الكشف عن الكسور، التهاب المفاصل، تشوهات العظام. | لا تكشف مشاكل الأنسجة الرخوة (الأقراص، الأعصاب). |
| التصوير بالرنين المغناطيسي (MRI) | صور مفصلة للأنسجة الرخوة والعظام. | الكشف عن الأقراص المنفتقة، مشاكل الأعصاب، الأورام، التهاب الأنسجة الرخوة. | مفضل لتفاصيل الأنسجة الرخوة، لا يستخدم الأشعة السينية. |
| التصوير المقطعي المحوسب (CT scan) | صور مقطعية مفصلة باستخدام الأشعة السينية. | تفاصيل دقيقة للعظام، تضيق القناة الشوكية، الأورام. | يمكن استخدام صبغة (Myelogram) لتوضيح الحبل الشوكي. |
| تحاليل الدم | فحص مستويات معينة في الدم. | الكشف عن العدوى، الالتهابات، أو حالات طبية أخرى. | تُطلب عند الاشتباه في أسباب جهازية. |
| تخطيط كهربية العضل (EMG) ودراسات توصيل الأعصاب | قياس النشاط الكهربائي للأعصاب والعضلات. | تأكيد انضغاط الأعصاب أو تلفها. | يُستخدم لتحديد طبيعة المشكلة العصبية بدقة. |
خيارات العلاج المتقدمة لآلام الظهر المزمنة
تتطلب إدارة آلام الظهر المزمنة نهجًا متعدد الأوجه.
العلاج غير الجراحي
يُعد العلاج غير الجراحي الخيار الأول لمعظم الحالات:
- الأدوية:
مسكنات الألم:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): للألم الخفيف إلى المتوسط (مثل الأيبوبروفين).
- المواد الأفيونية (Opioids): لفترة قصيرة تحت إشراف طبي للألم الشديد، بحذر لمخاطر الإدمان.
- مرخيات العضلات: للتشنجات العضلية (قد تسبب النعاس).
- أدوية الاعتلال العصبي: لآلام الأعصاب (مثل جابابنتين).
- مضادات الاكتئاب: لتقليل الألم المزمن وتحسين الأعراض المزاجية المصاحبة.
ملاحظة: الاختيار الدوائي مخصص لآلية الألم الكامنة، وغالبًا ما يتم علاج الجوانب النفسية بالتزامن.
- الحقن:
- حقن الكورتيزون (Corticosteroid injections): لتقليل الالتهاب حول جذور الأعصاب (تسكين مؤقت).
- التردد الحراري (Radiofrequency ablation): يدمر الأعصاب المسببة للألم لتعطيل إشارات الألم.
ملاحظة: الحقن هي جسر مؤقت أو أداة تشخيصية، لا علاج شافٍ.
- العلاج الطبيعي والتمارين:
- تمارين تقوية العضلات الأساسية والمرونة: مثل البلانك، الجسر (تدعم العمود الفقري، تقلل الألم).

- الأنشطة الهوائية منخفضة التأثير: المشي، السباحة، اليوغا (تحسن اللياقة دون إجهاد).
- تقنيات العلاج اليدوي وتصحيح الوضعية: التدليك، تمارين الإطالة، الارتجاع البيولوجي (يعلم ميكانيكية الجسم الصحيحة).
ملاحظة: التمارين حجر الزاوية للإدارة الذاتية والوقاية طويلة الأجل.
- تعديلات نمط الحياة:
- إدارة الوزن الصحي: إنقاص الوزن يقلل الضغط على الظهر.
- تقنيات إدارة التوتر والاسترخاء: اليوغا، التأمل، النوم الصحي (يقلل التوتر والقلق الذي يفاقم الألم).
- الإقلاع عن التدخين: يحسن تدفق الدم للعمود الفقري.
ملاحظة: هذه التعديلات نهج متكامل لإدارة الألم المستدامة.
- العلاجات البديلة والتكميلية:
- الوخز بالإبر (Acupuncture): إدخال إبر رفيعة لتخفيف الألم.
- العلاج بتقويم العمود الفقري (Chiropractic): التلاعب بالعمود الفقري.
- التدليك (Massage): يوفر راحة قصيرة الأمد.
- الارتجاع البيولوجي (Biofeedback): تقنية نفسية للتحكم في استجابات الجسم.
- التحفيز الكهربائي للأعصاب عبر الجلد (TENS): جهاز يرسل تيارات كهربائية لتخفيف الألم.
ملاحظة: هذه علاجات مساعدة وليست بدائل للعلاج التقليدي.
مقارنة بين خيارات العلاج غير الجراحي لآلام الظهر المزمنة
| الفئة | العلاج | الوصف | الفوائد المحتملة | الآثار الجانبية/المخاطر |
| الأدوية | مضادات الالتهاب غير الستيرويدية (NSAIDs) | تقلل الألم والالتهاب. | تخفيف الألم الخفيف إلى المتوسط. | مشاكل الجهاز الهضمي، الكلى. |
| مرخيات العضلات | تخفيف التشنجات العضلية. | تقليل الشد العضلي. | النعاس، الدوار. | |
| أدوية الاعتلال العصبي | تؤثر على إشارات الألم العصبية. | تخفيف آلام الأعصاب. | الدوار، النعاس. | |
| مضادات الاكتئاب | قد تخفف الألم المزمن وتحسن المزاج. | تقليل الألم، تحسين المزاج. | جفاف الفم، غثيان. | |
| الحقن | حقن الكورتيزون | تقلل الالتهاب حول الأعصاب. | تسكين مؤقت للألم (شهر إلى شهرين). | مؤقتة، مخاطر العدوى، زيادة السكر. |
| التردد الحراري | يدمر الأعصاب المسببة للألم. | تسكين طويل الأمد بتعطيل إشارات الأعصاب. | خدر مؤقت، ألم موضعي، نادراً تلف أعصاب. | |
| العلاج الطبيعي والتمارين | تمارين تقوية العضلات الأساسية والمرونة | تقوية عضلات البطن والظهر، تحسين المرونة. | دعم العمود الفقري، تقليل الألم. | قد تزيد الألم إذا مُورست خطأً. |
| الأنشطة الهوائية منخفضة التأثير | المشي، السباحة، اليوغا. | تحسين اللياقة، تقليل الضغط على المفاصل. | – | |
| تعديلات نمط الحياة | إدارة الوزن الصحي | تقليل الضغط على الظهر. | تخفيف الألم، تحسين الصحة. | يتطلب التزاماً طويلاً. |
| إدارة التوتر والاسترخاء | تقنيات مثل اليوغا، التأمل. | تقليل الشد العضلي، تحسين النوم. | يتطلب ممارسة منتظمة. | |
| الإقلاع عن التدخين والنوم الصحي | تحسين تدفق الدم، دعم صحة العمود الفقري. | تقليل مخاطر مشاكل الظهر. | – | |
| العلاجات البديلة | الوخز بالإبر | إبر رفيعة في نقاط محددة. | تخفيف آلام الظهر المزمنة. | ألم خفيف، كدمات. |
| العلاج بتقويم العمود الفقري | التلاعب بالعمود الفقري. | تخفيف آلام أسفل الظهر. | نادراً مضاعفات خطيرة. | |
| التدليك | علاج يدوي للعضلات. | راحة قصيرة الأمد. | – | |
| الارتجاع البيولوجي | تعلم التحكم في استجابات الجسم. | تقليل الشد العضلي والألم. | – | |
| التحفيز الكهربائي للأعصاب عبر الجلد (TENS) | جهاز يرسل تيارات كهربائية. | تخفيف الألم. | – |
العلاج الجراحي
يُعد العلاج الجراحي خيارًا يُلجأ إليه في حالات محددة، خاصة عندما تفشل العلاجات غير الجراحية أو عند وجود أعراض خطيرة.
دواعي اللجوء للجراحة
- فشل العلاجات غير الجراحية: عندما لا تنجح العلاجات التحفظية في تخفيف الألم الشديد والمستمر.
- الألم الشديد والمستمر، والضعف العضلي أو الخدر المتفاقم: خاصة إذا كان الألم ينتشر إلى الساق ويؤثر على الأنشطة اليومية.
- فقدان السيطرة على وظائف المثانة أو الأمعاء (متلازمة ذيل الفرس): حالة طبية طارئة تتطلب تدخلاً جراحيًا فوريًا.
أنواع الجراحات الشائعة
- استئصال القرص (Diskectomy): إزالة الجزء التالف من القرص لتخفيف الضغط على الأعصاب (يمكن أن تكون مفتوحة أو بالمنظار).
- استئصال الصفيحة الفقرية (Laminectomy): إزالة الجزء الخلفي من الفقرة لزيادة المساحة للحبل الشوكي.
- دمج الفقرات (Spinal Fusion): ربط فقرتين أو أكثر بشكل دائم لزيادة الاستقرار.
- استبدال القرص الاصطناعي (Artificial disks): استبدال القرص التالف بقرص صناعي للحفاظ على حركة العمود الفقري.
ملاحظة: هناك تطور نحو التقنيات طفيفة التوغل في جراحة العمود الفقري لتعافٍ أسرع وألم أقل.
معدلات النجاح والمخاطر المحتملة وفترة التعافي:
- معدلات النجاح: تتراوح بين 60% و90% لاستئصال القرص القطني، وقد تتجاوز 90% للجراحة بالمنظار لغضروف الظهر.
- المخاطر المحتملة: النزيف، العدوى، تلف الأعصاب، جلطات الدم، تسرب السائل النخاعي، أو عدم تحسن الألم.
- فترة التعافي: تتراوح من أسبوعين إلى أربعة أسابيع للأنشطة الخفيفة، ويشعر معظم المرضى بالتحسن خلال بضعة أيام إلى أسابيع.
ملاحظة: يجب الموازنة بين معدلات النجاح والمخاطر الكامنة، واتخاذ القرار الجراحي بعناية.
مقارنة بين أنواع الجراحات الشائعة لآلام الظهر المزمنة
| نوع الجراحة | الوصف | دواعي اللجوء الرئيسية | معدلات النجاح (تقريبية) | المخاطر المحتملة | فترة التعافي (تقريبية) |
| استئصال القرص (Diskectomy) | إزالة الجزء التالف من القرص الغضروفي (مفتوحة أو بالمنظار). | انزلاق غضروفي يضغط على الأعصاب ويسبب ألماً شديداً لا يستجيب للعلاج. | 60-90% (للقطني) | نزيف، عدوى، تلف الأعصاب، عودة الانزلاق. | 2-4 أسابيع للأنشطة الخفيفة، 6 أسابيع للروتين |
| استئصال الصفيحة الفقرية (Laminectomy) | إزالة جزء من عظم الفقرة (الصفيحة) لتوسيع القناة الشوكية. | تضيق القناة الشوكية يضغط على الحبل الشوكي أو الأعصاب. | تختلف حسب الحالة. | نزيف، عدوى، تلف الأعصاب. | عدة أسابيع إلى أشهر. |
| دمج الفقرات (Spinal Fusion) | ربط فقرتين أو أكثر بشكل دائم. | عدم استقرار العمود الفقري، التهاب مفاصل شديد، تشوهات. | تختلف حسب الحالة. | عدم الاندماج، ألم جديد، عدوى. | عدة أشهر. |
| استبدال القرص الاصطناعي | استبدال القرص التالف بقرص صناعي. | مرض القرص التنكسي، للحفاظ على حركة العمود الفقري. | تختلف حسب الحالة. | خلع القرص، فشل الزرع، ألم مستمر. | عدة أسابيع إلى أشهر. |
علاج آلام الظهر المزمنة في مستشفيات ميديكال بارك
في ميديكال بارك، ندرك مدى تأثير آلام الظهر المزمنة على حياتك. لذا، نقدم نهجًا علاجيًا شاملًا ومتعدد التخصصات، مصممًا خصيصًا لك. يعتمد فريقنا من الخبراء على أحدث التقنيات وأفضل الممارسات لتشخيص وعلاج ألمك بفعالية.
تشمل خيارات علاجنا:
- التشخيص الدقيق: باستخدام تقنيات تصوير متطورة كـ الرنين المغناطيسي (MRI) لتحديد السبب الجذري لألمك.
- العلاج الدوائي المخصص: وصف الأدوية المناسبة لتسكين الألم وتقليل الالتهاب بإشراف طبي دقيق.
- برامج العلاج الطبيعي والتأهيل: خطط فردية لتقوية العضلات، تحسين المرونة، وتصحيح الوضعية.
- حقن العمود الفقري الموجهة: مثل حقن الكورتيزون والتردد الحراري لتخفيف الألم مؤقتًا أو تعطيل إشارات الألم.
- الخيارات الجراحية المتقدمة: في الحالات الضرورية، نوفر إجراءات متطورة كاستئصال القرص بالمنظار ودمج الفقرات، مع التركيز على التقنيات طفيفة التوغل لتعافٍ أسرع.
- إدارة الألم الشاملة: برامج متكاملة تدعم الجوانب النفسية والاجتماعية للمريض.
نؤمن بأن كل مريض يستحق خطة علاجية مخصصة تهدف لتخفيف الألم، تحسين وظائفه اليومية، واستعادة جودة حياته. فريقنا هنا لدعمك في كل خطوة من رحلة التعافي.
الخاتمة والتوصيات الرئيسية
آلام الظهر المزمنة حالة معقدة تتطلب فهمًا شاملاً لأسبابها المتنوعة وتشخيصًا دقيقًا. يعتمد العلاج الأمثل على نهج متعدد التخصصات وشامل، يبدأ بالتدخلات غير الجراحية مثل الأدوية، العلاج الطبيعي، وتعديلات نمط الحياة. تُصبح الجراحة خيارًا فعّالًا في الحالات الشديدة أو عندما تفشل العلاجات الأخرى.
التركيز ينصب على إدارة الألم وتحسين جودة الحياة والوظيفة اليومية للمريض، وليس فقط القضاء على الألم. لذا، يُعدّ الوعي بعوامل الخطر، والالتزام بخطة علاجية مخصصة، والتعاون مع فريق طبي متخصص، مفتاحًا للتعافي والعيش بجودة أفضل.
المصادر والمراجع
يستند هذا المحتوى إلى أحدث الأبحاث والإرشادات الصادرة عن المؤسسات الطبية والعلمية الرائدة عالميًا. نلتزم بالشفافية في تقديم مصادر معلوماتنا لتمكينكم من التحقق من صحة البيانات المعروضة.
- National Institute of Neurological Disorders and Stroke (NINDS). “Back Pain Fact Sheet.” (تاريخ الوصول: 22 يوليو 2025).
- Mayo Clinic. “Back pain.” (تاريخ الوصول: 22 يوليو 2025).
- دWorld Health Organization (WHO). “Musculoskeletal conditions.” (تاريخ الوصول: 22 يوليو 2025).
- American Society of Anesthesiologists (ASA). “Back Pain Treatment Options.” (تاريخ الوصول: 22 يوليو 2025).
- American Physical Therapy Association (APTA). “Physical Therapy for Chronic Pain.” (تاريخ الوصول: 22 يوليو 2025).
- Spine-health. “When Back Surgery is Needed.” (تاريخ الوصول: 22 يوليو 2025).
- المعلومات الداخلية المقدمة من مستشفيات ميديكال بارك، أقسام جراحة العظام، طب الألم، والعلاج الطبيعي.
متى يعتبر ألم الظهر مزمنًا؟
يُعتبر ألم الظهر مزمنًا إذا استمر لأكثر من ثلاثة أشهر.
ما هي أبرز أعراض آلام الظهر التي تتطلب مراجعة فورية للطبيب؟
يجب مراجعة الطبيب فورًا عند وجود ألم شديد ومستمر، ضعف أو خدران متفاقم في الساقين، مشاكل جديدة في التحكم بالبول أو البراز، حمى، فقدان وزن غير مبرر، أو ألم بعد إصابة حديثة.
هل يمكن علاج آلام الظهر المزمنة بدون جراحة؟
نعم، العلاج غير الجراحي هو الخيار الأول لمعظم الحالات، ويشمل الأدوية، العلاج الطبيعي، التمارين، وتعديلات نمط الحياة، بالإضافة إلى بعض الحقن والعلاجات البديلة.
ما هو دور نمط الحياة في آلام الظهر المزمنة؟
يلعب نمط الحياة دورًا محوريًا؛ فالسمنة، قلة النشاط البدني، الوضعية الخاطئة، التدخين، والإجهاد النفسي جميعها عوامل تزيد من خطر آلام الظهر وتفاقمها.
متى تكون الجراحة ضرورية لآلام الظهر؟
تُعد الجراحة خيارًا أخيرًا عندما تفشل العلاجات غير الجراحية في تخفيف الألم الشديد والمستمر، أو عند وجود أعراض خطيرة مثل ضعف العضلات الشديد، أو فقدان السيطرة على وظائف المثانة/الأمعاء.